Was ist Psoriasis?
Psoriasis, umgangssprachlich auch Schuppenflechte genannt, ist eine erblich bedingte – nicht ansteckende – chronische Haut- und Gelenkerkrankung. Ihr Auftreten bzw. Ausbrechen kann durch verschiedene Faktoren ausgelöst werden. Niemand kann sich mit Schuppenflechte anstecken, aber jeder, der die genetische Veranlagung hat, kann sie bekommen.
Der Name Psoriasis stammt von dem griechischem Begriff psora (Juckreiz) ab und verdeutlicht damit eine wichtige Begleiterscheinung der Erkrankung. Die deutsche Bezeichnung Schuppenflechte weist hingegen auf die typischen Symptome hin: Schuppen und entzündlich gerötete Haut. Die Psoriasis ist keine 'moderne Zivilisationskrankheit' – es gibt bereits Hinweise auf die Erkrankung im Altertum.
Menschen mit Psoriasis leiden wegen der sichtbaren Hautmale erheblich unter Stigmatisierung und Diskriminierung. Selbstisolation und Rückzug aus Angst und Scham vor Ablehnung sind eine häufige Folge. Sehr viele Erkrankte leiden infolge ihrer Psoriasis an Depressionen oder anderen psychischen Erkrankungen. In Deutschland sind zwischen zwei und drei Millionen Menschen an Schuppenflechte erkrankt.
Psoriasis ist nicht heilbar, aber behandelbar!
Da die Veranlagung für Psoriasis in den Genen steckt, ist die Erkrankung zwar nicht heilbar, aber sie ist gut behandelbar. Eine ganze Palette moderner Behandlungsmethoden steht zur Verfügung, die je nach Art und Ausprägung der Psoriasis angewendet werden.
Psoriasis ist nicht ansteckend!
Was viele Mitmenschen leider immer noch nicht wissen: Psoriasis ist nicht ansteckend, sondern genetisch bedingt.
Jeder hat seine eigene Psoriasis!
Die Psoriasis hat viele Gesichter. Sie kommt in verschiedenen Formen und Ausprägungen vor - und ist oft schwer zu diagnostizieren. Darum sollte die Diagnose einer Psoriasis immer von einer Dermatologin bzw. einem Dermatologen (Hautärztin bzw. Hautarzt) gestellt oder bestätigt werden. Nicht alles, was schuppt, ist eine Psoriasis. Auch die Behandlung der Psoriasis ist individuell verschieden. Wer auf welche Therapie anspricht, muss in Absprache mit einer Dermatologin bzw. einem Dermatologen herausgefunden werden.
Selbsthilfe zeigt Wege auf!
Wir können dabei helfen, Sie zu "Expertinnen und Experten" Ihrer eigenen Psoriasis machen:
Mit uns lernen Sie, wie Sie mit Ihrer Psoriasis besser leben können. Neben umfassenden Informationen über die Erkrankung und zu aktuellen Therapiemöglichkeiten werden im DPB auch Strategien zum Umgang mit der Psoriasis in Alltag und Beruf und mit Stigmatisierung und Diskriminierung vermittelt. Im DPB können Sie sich intensiv mit anderen an Psoriasis erkrankten Menschen austauschen, zwanglos über Ihre Probleme reden und so erfahren, dass Sie mit Ihrem Leiden nicht alleine sind. Sie machen neue Bekanntschaften, vernetzen sich untereinander und sind füreinander da. Die Wissensvermittlung, die psychosoziale und emotionale Unterstützung in der Selbsthilfe kann genauso wichtig sein, wie die richtige Ärztin bzw. der richtige Arzt.
Wie häufig ist Psoriasis?
Psoriasis ist nach Neurodermitis die häufigste chronische Hauterkrankung. Während die Psoriasis im Erwachsenenalter mit einer Häufigkeit von etwa zwei bis drei Prozent auftritt und damit eine recht häufige Erkrankung darstellt, kommt sie in der Altersgruppe bis 18 Jahre mit einer Häufigkeit von etwa einem Prozent deutlich seltener vor. Eine Psoriasis im Kindes- und Jugendalter ist damit aber keineswegs eine Seltenheit: sie macht mehr als vier Prozent aller Hauterkrankungen im Alter unter 16 Jahren aus und ist damit auch in dieser Altersgruppe nach Neurodermitis die häufigste chronische Hauterkrankung.
Ungefähr ein Drittel der Psoriasis-Patientinnen und -Patienten hat die ersten krankhaften Veränderungen an der Haut vor ihrem 18. Lebensjahr. Zwar können auch schon Säuglinge eine Psoriasis entwickeln, doch im ersten Lebensjahr liegt die Erkrankungshäufigkeit mit etwa 0,2 Prozent sehr niedrig. Zwischen dem zweiten und dem 18. Lebensjahr steigt die Häufigkeit der Erkrankung dann linear bis auf etwa ein Prozent an. Oftmals tritt die Psoriasis während der Pubertät zum ersten Mal auf.
Welche Ursachen hat die Psoriasis?
Die auslösenden Ursachen für die Psoriasis sind bisher nur zum Teil erforscht.
Als gesichert gilt, dass die Veranlagung der Psoriasis vererbt wird. Es wird jedoch nicht die jeweilige Ausprägung vererbt. Es ist durchaus möglich, dass Vater und Mutter keine Psoriasis haben oder hatten, diese aber beim gemeinsamen Kind in Erscheinung tritt. Die Wahrscheinlichkeit der Vererbung ist deutlich höher (60-70 Prozent), wenn beide Elternteile über die Erbanlage verfügen. Bei nur einem betroffenen Elternteil wird eine Wahrscheinlichkeit von etwa 30 Prozent beobachtet.
Das Vorhandensein der Erbanlage alleine reicht nicht aus, um die Erkrankung auszulösen. Es müssen weitere, oftmals unbekannte bzw. unbewusste, äußere (Verletzungen, Druck) und/oder innere (Psyche, Stress, Alkohol, Medikamente) Faktoren hinzukommen. Auch Infektionskrankheiten, Stoffwechselstörungen, hormonelle Faktoren und umweltbedingte Einflüsse können auslösend wirken.
In den psoriatischen Hautveränderungen finden sich entzündungsfördernde Eiweiße in erhöhter Konzentration. Diesen entzündlich-immunologischen Faktoren wird neben anderen, den Entzündungsprozess in der Haut fördernden Ursachen (z.B. Arachidonsäurestoffwechsel), der eigentliche psoriatische Prozess zugeschrieben.
Wer bekommt Psoriasis?
Im Prinzip kann jeder, der die Veranlagung in sich trägt, in jedem Alter eine Psoriasis entwickeln. Allerdings ist ein Ausbruch der Psoriasis im frühen Kindesalter und bei älteren Menschen eher selten. Männer und Frauen erkranken etwa gleich häufig. In zwei Altersphasen tritt die Psoriasis besonders häufig zum ersten Mal auf:
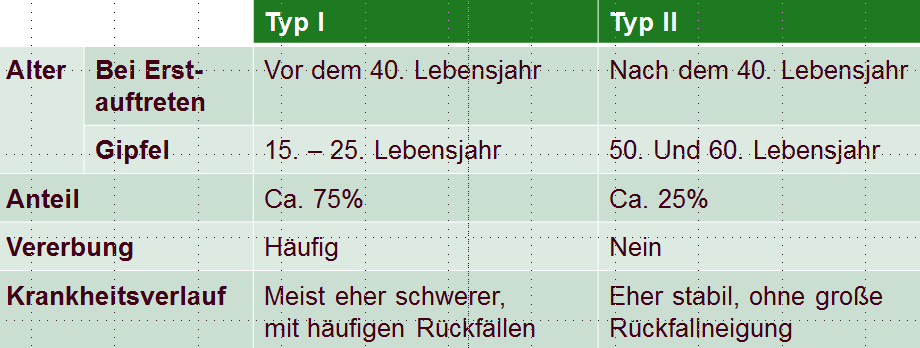
Psoriasis - eine Erbkrankheit?
Bei der Psoriasis spielt die Vererbung eine wichtige Rolle. Eine Veranlagung (Disposition) zur Entwicklung der Erkrankung ist bereits im Erbgut vorhanden. Mehrere Gene sind dafür verantwortlich. Vererbt wird nicht die Erkrankung selbst, sondern die auf diesen Genen beruhende Anlage. Deshalb kann eine Psoriasis auch bei Menschen auftreten, in deren Familie vorher niemand erkrankt war. Dies trifft auf etwa 60 Prozent aller Patientinnen und Patienten mit Psoriasis zu. Aussagen über das mögliche Vererbungsrisiko können nur schwer getroffen werden. Es lässt sich auch nicht genau vorhersagen, wann und wie sich die Erkrankung äußern wird. Sowohl der Zeitpunkt der Ersterkrankung als auch Form, Schwere und Verlauf können - selbst innerhalb einer Familie - individuell sehr verschieden sein.
Was passiert bei Psoriasis?
Psoriasis ist eine sogenannte autoimmun vermittelte Entzündungskrankheit. Bei der Psoriasis sind die Abwehrreaktionen des Körpers fehlerhaft. Das Immunsystem greift körpereigenes Gewebe an und täuscht damit eine Verletzung vor. Als Reaktion auf die vermeintliche Verletzung entsteht eine Entzündung, die den Körper stetig zur Produktion neuer Hautzellen anregt. Aufgrund dieser Überproduktion wandern die Hautzellen wesentlich schneller an die Hautoberfläche. Normalerweise erneuern sich die Zellen der obersten Hautschicht (Epidermis) innerhalb von ungefähr 26 bis 27 Tagen, bei der Psoriasis dauert dieser Prozess hingegen nur sechs bis sieben Tage. Weil die Hautzellen dann jedoch noch nicht ausgereift sind, lösen sie sich nicht von der Oberfläche. Es entsteht eine Verdickung, bei der die benachbarten Hautzellen miteinander verkleben. Die für Psoriasis typischen, erhabenen und geröteten, mit silbrig-weißen Schuppen bedeckten, Hautareale – die sogenannten Plaques – entstehen.
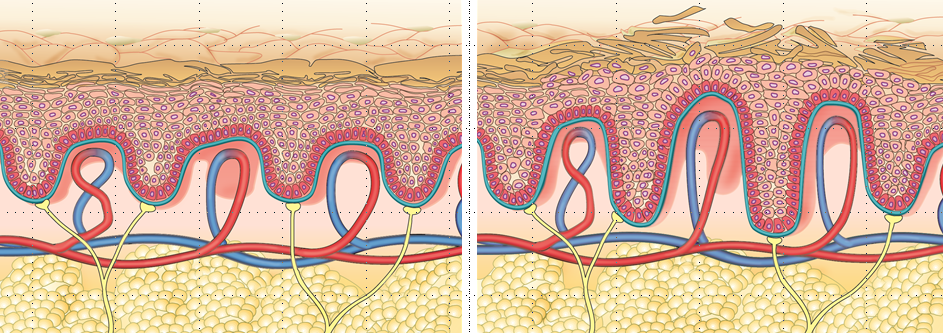
Woran erkennt man Psoriasis?
Folgende Merkmale sind charakteristisch:
- rote Fleckenbildung
- mehr oder weniger haftende, trockene und silbrig glänzende Schuppung
- Areale sind von einem schmalen roten Saum begrenzt
- manchmal umgibt den Randsaum eine schmale, etwas blasse Zone
Die silbrigen Schuppen lösen sich in der Anfangsphase nicht so leicht von der Haut, lassen sich aber mit dem Fingernagel abheben. Nach der Entfernung der Schuppen gelingt es oft, vom darunterliegenden roten Fleck ein dünnes zusammenhängendes Häutchen zu lösen - es kommt zu einer punktförmigen Blutung, die auch als "blutiger Tau" bezeichnet wird. Diese unterste Zellschicht der Oberhaut ist die Grenze zur Bindegewebeschicht. Kann diese letzte dünne Hautschicht abgelöst werden, ist dies ein sicheres Zeichen für eine Psoriasis.
Verlauf
Die Psoriasis kann in jedem Lebensalter auftreten, ist jedoch im Säuglingsalter ausgesprochen selten. Häufig manifestiert sie sich erstmalig während der Pubertät; auch zwischen dem vierzigsten und dem fünfzigsten Lebensjahr tritt sie oft erstmalig auf. Die Erkrankung verläuft individuell außerordentlich verschieden - meist auch schubweise mit Zeiten eines besseren bzw. schlechteren Hautzustandes. Sie kann einmalig auftreten oder chronisch über lange Zeit hinweg verlaufen. Ein schlechterer Hautzustand wird häufig im Herbst und Frühjahr beobachtet. Bei rund 25 Prozent der Psoriasis-Patientinnen und -Patienten gibt es häufig eine spontane Abheilung der Hauterscheinungen. Diese Erkenntnis bildet oft die Grundlage von Meldungen über dubiose Wundermittel und -methoden. Jeder Mensch mit Psoriasis hat seine eigene Psoriasis, die nach dem heutigen Erkenntnisstand der Wissenschaft ursächlich nicht geheilt werden kann. Ziel ist eine möglichst lange Zeit ohne belastende Hauterscheinungen, ohne Juckreiz und ohne Haut- und Gelenkschmerzen.
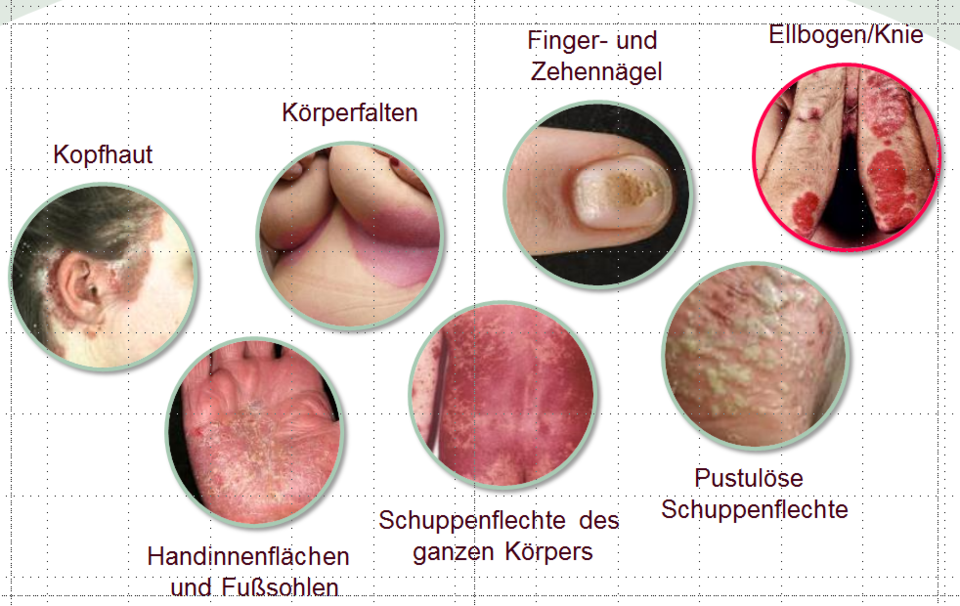
Erscheinungsformen der Psoriasis
Die Medizin unterscheidet verschiedene Ausprägungen der Psoriasis. Zum Beispiel:
a) Psoriasis geographica
großflächig zusammenhängende Psoriasis-Herde, deren Umrisse häufig denen auf einer Landkarte ähneln
b) Psoriasis palmaris et plantaris
Psoriasis-Herde auf den Innenseiten der Hände (Handteller) und auf den Fußsohlen
c) Psoriasis punctata
Psoriasis-Herde, die in etwa die Größe von Streichholzköpfen aufweisen und meist am Rumpf des Körpers verteilt sind
d) Psoriasis pustulosa
Psoriasis-Herde mit eitrigen Pusteln
e) Psoriasis vulgaris
großflächige Psoriasis-Herde mit deutlich silbriger Schuppenbildung und schmalem roten Randsaum
Begleiterkrankungen
An Psoriasis erkrankte Menschen haben ein zwei- bis vierfach erhöhtes Risiko, neben der Grunderkrankung auch weitere Erkrankungen (Phänomen der Komorbidität) – vor allem Erkrankungen des Herz-Kreislauf-Systems, wie Bluthochdruck, Atherosklerose (Arterienverkalkung), Herzinfarkt und Schlaganfall, sowie Stoffwechselerkrankungen, wie Adipositas (krankhaftes Übergewicht), Diabetes (Zuckerkrankheit) und Fettstoffwechselstörungen – zu entwickeln. Diese Begleiterkrankungen treten bei Kindern und Jugendlichen in etwa genauso häufig auf wie bei Erwachsenen.
Die Informationen auf dieser Homepage sind kein Ersatz für professionelle Beratung oder Behandlung durch ausgebildete und anerkannte Ärzte. Inhalte dienen nicht zur Anleitung, eigenständige Diagnosen zu stellen oder eigene Behandlungen zu legitimieren.
